一月 30, 2024 | 相關學習
帶你了解如何檢測、擊退帶狀疱疹!

了解帶狀疱疹症狀的3個關鍵階段,及早發現、及早治療!
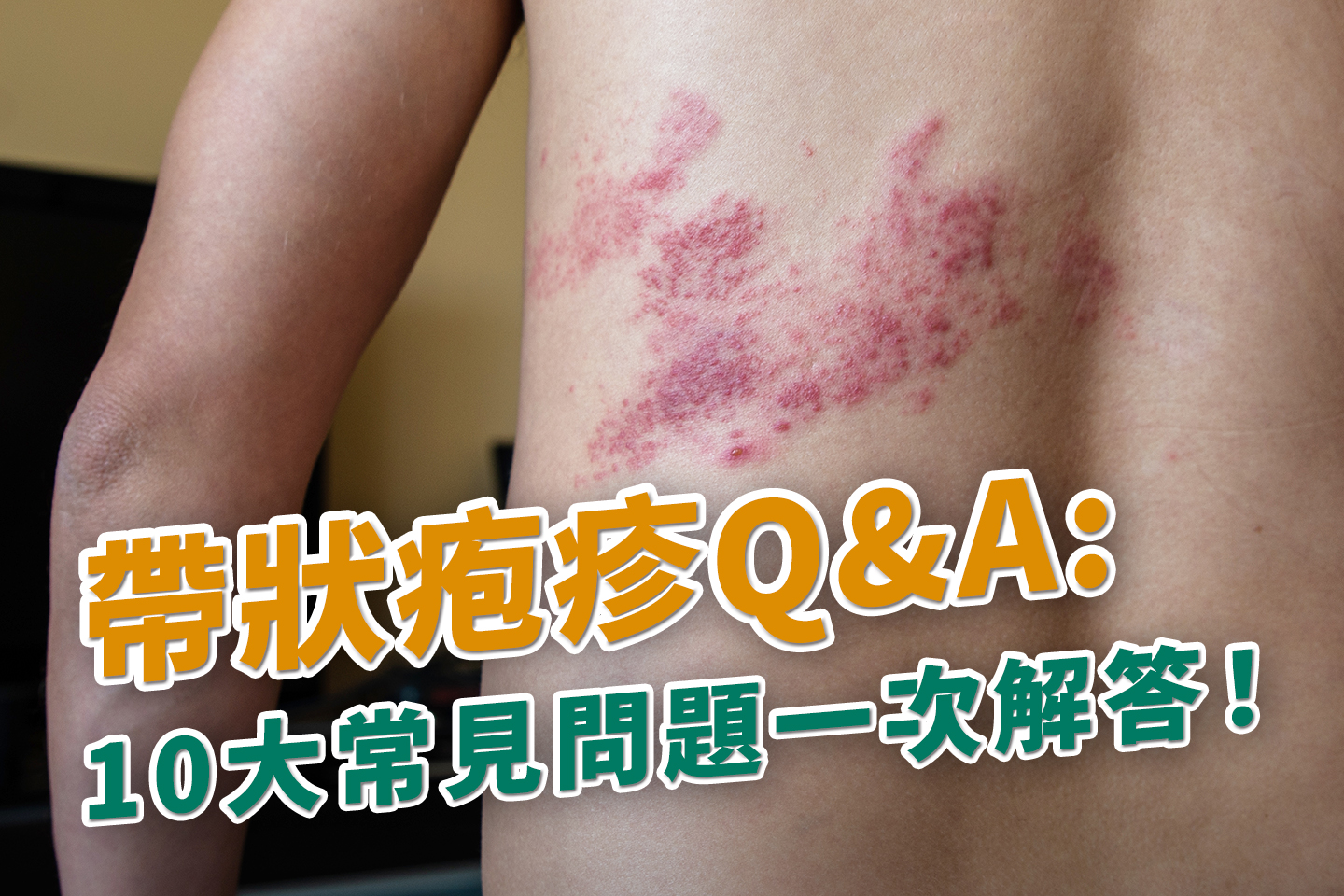
帶狀疱疹是一種由水痘-帶狀疱疹病毒所引起的疾病,最初症狀可能出現頭痛、畏光[1]、皮膚刺痛和發癢[7]等症狀,容易被誤認為其他疾病。帶狀疱疹多為單側發生,常見於胸、腰、頸以及三叉神經所支配的臉部等位置,但可能發生在身體的任何部位。[7]
帶狀疱疹分為3個關鍵階段,初期症狀並不明顯,隨後可能會發生灼痛、刺痛的皮疹及水泡,留下皮膚疤痕[1],在不同患處更可能引起不同的併發症,像是疱疹後神經痛、眼部病症(少數案例)、聽力受損[2]等,連帶嚴重影響日常生活!
點此篇文章「潛在的健康威脅:深入了解帶狀疱疹症狀與10種可能的併發症」即可了解詳細內容,隨時留意身體警訊!
同場加映
懷疑患上帶狀疱疹?治療第一步,看哪一科醫生最適合?
建議按照不同的症狀、疾病進程來選擇不同科類別。
在皮膚出現單側的皮疹或是水泡時,建議先去看皮膚科或家庭醫學科給醫師做檢查及診斷,而當出現帶狀疱疹後神經痛時則建議看神經內科。
醫師如何診斷帶狀疱疹?檢測方式一覽
診斷以病史及皮膚理學檢查為主,沿著神經節分布的皮疹及水泡就可以診斷帶狀疱疹,通常不需要另外的檢查。
若診斷有疑慮的時候醫師會考慮下列方式檢測:[6][7]
- 病毒聚合酶連鎖反應(PCR)檢測:為首選,敏感度及特異性最高。
- 組織細胞學檢測(Tzanck smear)
- 免疫螢光分析
- 水痘-帶狀疱疹病毒抗體檢測
想查看就近的家庭醫師院所有哪些?請查詢「全台帶狀疱疹家庭醫師評估院所一覽表」,由專業的家庭醫師為您的健康評估。
帶狀疱疹多久會好?黃金治療期是何時?治療方法大公開!
帶狀疱疹所導致的單側皮節分布皮疹,通常可於2至4週內消退[3]。患者於皮疹出現後72小時內接受抗病毒治療,可顯著縮短症狀持續的時間[8],因此早期診斷和治療非常重要。
帶狀疱疹的常見治療方式,包括口服抗病毒藥、止痛藥和局部外用藥物等,可幫助緩解痛楚與加速痊癒[8]。
急性期治療:
- 口服抗病毒藥物:有幾種抗病毒藥物:Acyclovir、Valacyclovir和Famciclovir,可用於治療帶狀疱疹,縮短疾病的持續時間和減輕疼痛嚴重程度。72小時內使用抗病毒藥物為首要任務。[8]
- 類固醇外用藥膏:是抗病毒治療的輔助藥物,它們可以減輕急性疼痛並促進早期癒合,但不能降低帶狀疱疹後神經痛的發生率,且不應在沒有抗病毒藥物的情況下使用。[8]
- 消炎止痛藥物:長疱疹時會相當疼痛難耐,醫師會評估後給予適當的止痛藥緩解疼痛,但患者應注意不要超量使用。[8]
- 保持皮膚清潔和乾燥:水痘-帶狀疱疹病毒感染的皮膚部位需要保持清潔和乾燥,避免感染加重。[5]
- 適當休息:在治療期間,患者應該注意休息,避免過度疲勞和壓力,這有助於加快康復。[9]
帶狀疱疹後神經痛治療:
目前認為使用Lidocaine、Gabapentin、Pregabalin等抗癲癇藥物、鴉片類藥物、三環抗憂鬱劑以及辣椒素等可以減緩疱疹後神經痛。[8]
若疑似有帶狀疱疹相關症狀,請儘速就醫,以免耽誤帶狀疱疹的黃金治療期!在治療期間也應注意保持良好個人衛生,避免傷口感染。

同場加映
抵抗病毒攻擊:遠離帶狀疱疹的預防秘訣!
發生帶狀疱疹可能嚴重影響日常生活,包括睡眠、心情和工作[10],[11],然而,目前對於併發症的治療並不理想,帶狀疱疹後神經痛(PHN)的病患可能會使用三環抗憂鬱劑、鴉片類藥物等[8],但仍只有14%的帶狀疱疹後神經痛病患對治療感到滿意[12],[13]。
鑑於找不到絕佳的治療方式,我們更應從預防做起,以下提供一些預防帶狀疱疹的方法:
- 提高免疫力:免疫系統的健康對於預防帶狀疱疹很重要!維持健康生活習慣,如攝取均衡營養[4]、規律運動、睡眠充足、減少壓力[9]等,可以提高免疫力,降低疾病風險。
- 維持良好衛生習慣:保持良好衛生習慣也可預防帶狀疱疹。勤洗手、避免接觸病人曾使用過的物品或表面等,都可以減少病毒傳播。
- 接種疫苗:建議罹患帶狀疱疹的高風險族群應及早施打疫苗[2],請先諮詢醫師來了解自己是否適合接種。
帶狀疱疹的治療與積極預防資訊可以到家醫科、皮膚科、神經內科等科別與專業的醫師諮詢。及早預防,遠離帶狀疱疹風險!


同場加映
參考來源
1. https://www.cdc.gov/shingles/hcp/clinical-overview.html (Accessed Dec 2023)
2. Harpaz R;MMWR;2008;57;1-30
3. Weaver BA. J Am Osteopath Assoc. 2009;109(6 Suppl 2):S2-6.
4. Chen JY, et al. Popul Health Manag. 2012;15(6):391-7.
5. https://www.wihb.scot.nhs.uk/wp-content/uploads/2023/01/Shingles.pdf (Accessed Dec 2023)
6. CDC;2023;1-1; Shingles (Herpes Zoster). Diagnosis and testing
7. Cohen J. I. (2013). Clinical practice: Herpes zoster. The New England journal of medicine, 369(3), 255–263. https://doi.org/10.1056/NEJMcp1302674
8. Saguil A, et al. Am Fam Physician. 2017;96(10):656-663.
9. Schmidt SAJ, et al. Br J Dermatol. 2021;185(1):130-138.
10. Lukas K, et al. Z Gesundh Wiss. 2012;20(4):441-451.
11. Curran D, et al. BMC Infect Dis. 2018;18(1):496.
12. Johnson RW, et al. BMC Med. 2010;8:37.
13. Oster G, et al. J Pain. 2005;6(6):356-63.
NP-TW-HZU-WCNT-250017 | Date of preparation: Jan 2025
更多疾病相關資訊,請諮詢專業醫護人員
The content is intended for Taiwanese.